剖宫产麻醉选择:“半麻”与“全麻”的实用指南
剖宫产是不少妈妈迎接新生命的重要方式,而麻醉则是保障手术顺利进行的关键环节。很多准妈妈都会纠结:剖宫产时选“全麻”还是“半麻”更好?本文将为您详细解析这两种麻醉方式,帮您提前做好功课。
一、“全麻”与“半麻”的基础认知
全身麻醉(全麻):通过静脉注射或吸入麻醉药物,让产妇进入无意识状态,全程没有知觉。
椎管内麻醉(半麻):在产妇后背进行穿刺给药,使下半身失去痛觉,但产妇保持清醒。
二、半麻(椎管内麻醉):剖宫产的优先选择
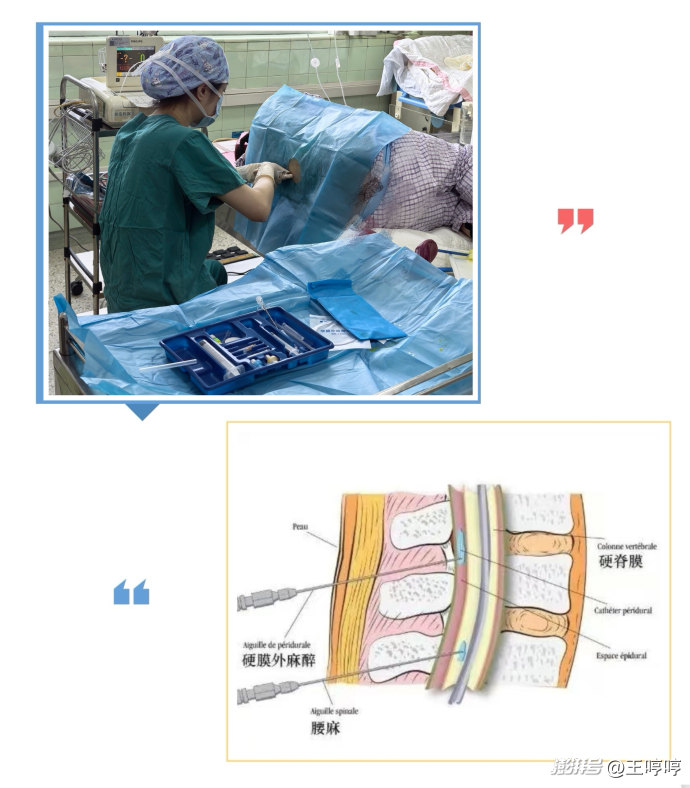
1. 半麻的操作流程
麻醉医生会在产妇后背的腰椎间隙进行穿刺,将麻醉药物注入椎管内,阻断下半身的痛觉神经传导。
常见的半麻类型:
1) 腰麻:单次注射药物,起效迅速(5至10分钟),药效可持续2到2.5小时,适合计划内的剖宫产手术;
2) 硬膜外麻醉:在椎管内留置细导管,可根据需要追加药物,起效相对较慢,适用于手术时间较长的情况;
3) 腰硬联合麻醉:融合了腰麻和硬膜外麻醉的优势,既能快速起效,又能灵活调整麻醉时长。
2. 半麻的适用情况
1) 大多数计划进行的剖宫产;
2) 产妇没有严重的凝血功能障碍或脊柱畸形;
3) 希望术后能尽快进行母乳喂养;
4) 胎儿状况稳定,不需要立即取出。
3. 半麻的禁忌情形
1) 凝血功能异常:穿刺可能引发椎管内血肿;
2) 严重脊柱畸形或背部感染(如严重脊柱侧弯、背部皮肤炎症):会影响穿刺操作;
3) 产妇极度紧张或拒绝在清醒状态下手术;
4) 患有某些神经系统疾病(如颅内高压、神经系统肿瘤)。
4. 半麻的优势与潜在风险
1) 优势:对胎儿的影响较小,术后可以立即开始哺乳;
2) 风险:可能出现麻醉范围不足或过广、低血压、恶心呕吐、术后短暂头痛或腰酸(发生率约1%)、尿潴留、下肢神经损伤等情况。
三、全麻(全身麻醉):紧急状况下的选择
1. 全麻的操作过程
通过静脉注射或吸入麻醉药物,使产妇进入无意识状态,手术结束后再逐渐苏醒。
2. 全麻的适用情况
1) 椎管内麻醉尝试失败;
2) 紧急剖宫产(如胎儿严重缺氧、脐带脱垂、子宫破裂等需要在1至2分钟内取出胎儿的情况);
3) 存在半麻的禁忌情况(如凝血障碍、脊柱畸形);
4) 出现大出血或休克,无法配合半麻操作;
5) 产妇精神状态异常或强烈抗拒清醒手术。
3. 全麻的禁忌情形
1) 产妇有严重心肺疾病(如重度哮喘、肺部感染等):可能加重病情;
2) 过度肥胖或气道结构特殊(困难气道):增加气管插管的风险;
3) 对全麻药物过敏(这种情况较为罕见,需提前告知医生)。
4. 全麻的优势与潜在风险
1) 优势:起效非常快(30秒内),适合抢救母婴生命的紧急情况。
2) 风险:麻醉药物可能短暂抑制新生儿呼吸;术后可能出现喉咙痛、恶心呕吐;有反流误吸的风险;需要产妇完全恢复意识后才能哺乳(大约在术后2至4小时)。
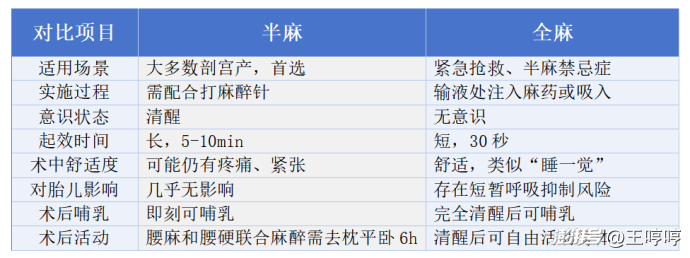
四、全麻与半麻的直接对比
五、为何优先选择“半麻”?
安全是首要原则!
✅ 对宝宝更安全:麻醉药物几乎不进入血液循环,不会影响胎儿的呼吸和心跳;
✅ 对产妇更安全:多数产妇术前胃内食物未完全排空,保持清醒可降低反流后误吸的风险;
总的来说,剖宫产的麻醉方式没有绝对的“最好”,只有“最适合”。医生会根据产妇的身体状况、胎儿的状态以及手术的紧急程度,选择最安全的麻醉方式。作为准妈妈,提前了解麻醉相关知识、信任医生的专业判断、配合术前准备,就能让这场“生命接力”更加顺利!
本文仅代表作者观点,版权归原创者所有,如需转载请在文中注明来源及作者名字。
免责声明:本文系转载编辑文章,仅作分享之用。如分享内容、图片侵犯到您的版权或非授权发布,请及时与我们联系进行审核处理或删除,您可以发送材料至邮箱:service@tojoy.com




